在辅助生殖技术的治疗旅程中,从促排卵到最终迎来新生命,每一步都伴随着精密的评估与科学的考量。卵泡能否对药物做出良好反应?取卵手术能否收获足够数量的卵子?受精卵能否顺利发育成可用胚胎?囊胚移植后又有多大几率成功着床…… 这一系列过程,都可以通过一个个关键 “率” 来衡量。
这些指标环环相扣,既反映着治疗各阶段的成效,也藏着试管助孕成功的密码。今天,我们就来系统解读这些核心指标,带您更清晰地了解试管之路的每一步究竟意味着什么。

(图片来源网络,侵权请联系删除)
卵泡输出率
定义:反映卵巢对促排卵药物的反应性,计算公式为「应用促排卵药物后发育的优势卵泡数÷基础窦卵泡数×100%」。例如,10个窦卵泡经药物刺激后有8个发育为优势卵泡,其卵泡输出率为80%。
影响因素:窦卵泡数量是基础,但卵泡刺激素(FSH)升高、抗苗勒管激素(AMH)降低时,卵巢对药物的反应性会显著下降,导致卵泡输出率降低。
获卵率
定义:取卵手术时,获得的卵子数作为分子,穿刺的卵泡数作为分母,算出来的就是获卵率,平均会有70-80%的获卵率。
影响因素:夜针(人绒毛膜促性腺激素或促性腺激素释放激素激动剂)的时机和剂量是关键,若夜针效果不佳,可能导致获卵率明显降低。
受精率
卵子取到体外以后,经过IVF(所谓“一代试管”)或者ICSI(所谓“二代试管”)方式进行受精,受精卵数量/卵子数或MII卵子数就是受精率,IVF受精率一般要达到65%以上,ICSI受精率一般要达到75%以上。
异常处理:若正常受精率<30%,需排查卵子成熟度、精子活力等因素。
卵裂率
定义:受精卵中成功分裂形成胚胎的比例,即「卵裂胚胎数÷受精卵总数×100%」,临床多数情况下≥95%。
临床表现:卵裂率高不代表胚胎均可用,需进一步通过形态学评估划分胚胎质量等级,三代试管会对胚胎进一步做PGT(胚胎植入前遗传学检测)筛查。
可利用胚胎率与优质胚胎率
定义:可利用胚胎率是指具有移植或冷冻价值的胚胎数占总胚胎数的比例;优质胚胎率是指优质胚胎数占总胚胎数的比例。
优质胚胎评价:主要采用形态学标准,包括细胞数量、均匀度、碎片率等(形态佳、碎片少的胚胎评分更高)。需注意,形态学评分与胚胎发育潜能呈正相关但非完全一致,部分形态较差的胚胎可能通过囊胚培养体现其发育能力。
囊胚形成率(养囊率)
定义:卵裂期胚胎培养至囊胚阶段的比例。优质分裂期胚胎的囊胚形成率可达到50%,非优质分裂期胚胎的囊胚形成率只有10-20%,
临床意义:达到冷冻标准的囊胚均具备潜在发育能力,即使是分级较低的囊胚(如4BC、4BB),也可能成功妊娠。
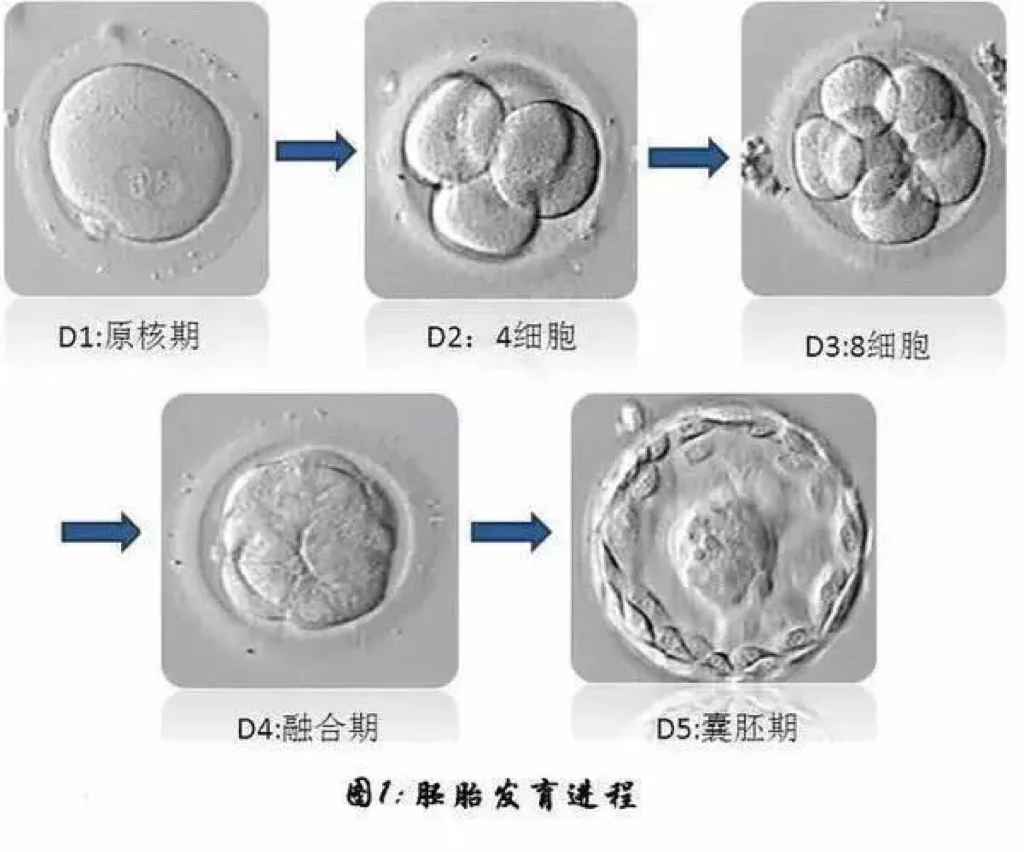
着床率
定义:是指每个胚胎的着床能力。
临床数据:分裂期胚胎的着床率在35%左右,囊胚的着床率在45-50%左右,就像撒种子,不是每一颗都有种植的能力。
临床妊娠率
定义:接受胚胎移植的患者中,通过 B 超检查确认宫内孕囊及胚芽(即临床妊娠)的比例,通常以每移植周期计算。
影响因素:与移植胚胎类型(卵裂期胚胎/囊胚)、移植数量(1-2 枚,国内多数地区限制≤2 枚)相关,临床妊娠率波动在35%-70%。
持续妊娠率
定义:排除胚胎丢失(如流产、宫外孕等)后,仍维持妊娠状态的患者占所有移植患者的比例,反映妊娠的稳定性。
活产率
定义:最终成功分娩活产新生儿的数量与移植周期数之比,是评估辅助生殖技术最终成效的核心指标。
关键意义:活产率受临床妊娠率及胚胎丢失率共同影响,即使临床妊娠率较高,若胚胎丢失率高,活产率仍会下降。全球范围内,辅助生殖技术的活产率约30%-40%。

(图片来源网络,侵权请联系删除)
结 语
辅助生殖技术的成功依赖于上述各环节效率的协同作用,从卵泡对药物的反应到最终活产,每一步均存在一定概率风险。了解这些指标有助于客观认识治疗的复杂性——成功孕育一个健康新生儿是多个阶段共同作用的结果,需严谨的医疗干预与科学评估。
如您需要帮助,请联系我们,我们将竭诚为您服务。